글로벌 연구동향
방사선종양학
- Indirect Tumor Cell Death After High-Dose Hypofractionated Irradiation: Implications for Stereotactic Body Radiation Therapy and Stereotactic Radiation Surgery.
미네소타의대 / 송창원*
- 출처
- t J Radiat Oncol Biol Phys.
- 등재일
- 2015 Sep 1
- 저널이슈번호
- 93(1):166-72. doi: 10.1016/j.ijrobp.2015.05.016. Epub 2015 May 16.
- 내용
AbstractPURPOSE:
The purpose of this study was to reveal the biological mechanisms underlying stereotactic body radiation therapy (SBRT) and stereotactic radiation surgery (SRS).
METHODS AND MATERIALS:
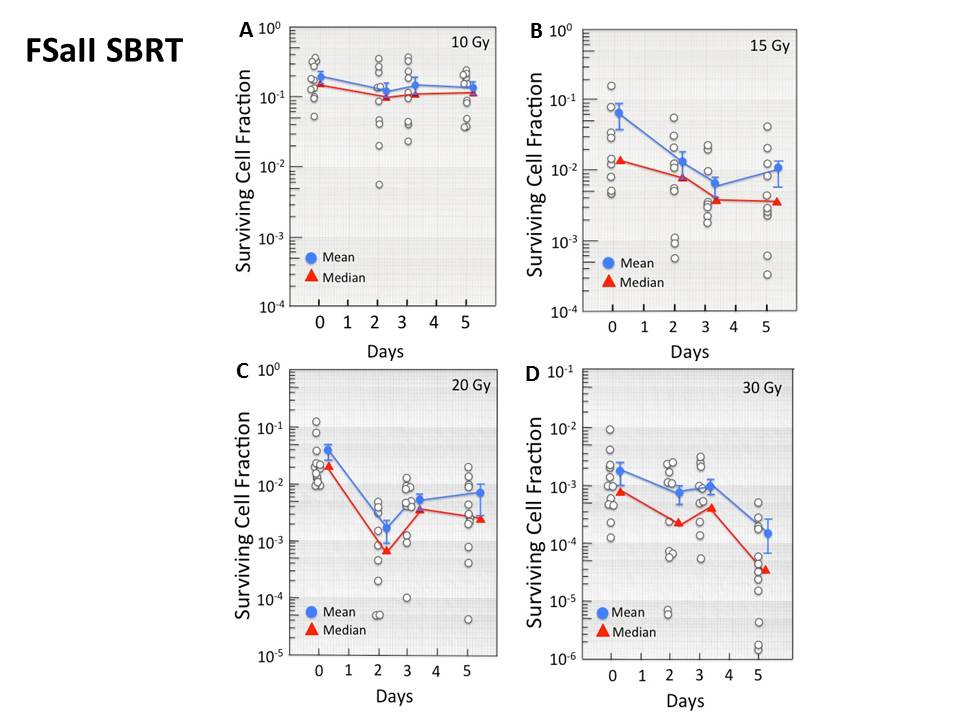
FSaII fibrosarcomas grown subcutaneously in the hind limbs of C3H mice were irradiated with 10 to 30 Gy of X rays in a single fraction, and the clonogenic cell survival was determined with in vivo-in vitro excision assay immediately or 2 to 5 days after irradiation. The effects of radiation on the intratumor microenvironment were studied using immunohistochemical methods.
RESULTS:
After cells were irradiated with 15 or 20 Gy, cell survival in FSaII tumors declined for 2 to 3 days and began to recover thereafter in some but not all tumors. After irradiation with 30 Gy, cell survival declined continuously for 5 days. Cell survival in some tumors 5 days after 20 to 30 Gy irradiation was 2 to 3 logs less than that immediately after irradiation. Irradiation with 20 Gy markedly reduced blood perfusion, upregulated HIF-1α, and increased carbonic anhydrase-9 expression, indicating that irradiation increased tumor hypoxia. In addition, expression of VEGF also increased in the tumor tissue after 20 Gy irradiation, probably due to the increase in HIF-1α activity.
CONCLUSIONS:
Irradiation of FSaII tumors with 15 to 30 Gy in a single dose caused dose-dependent secondary cell death, most likely by causing vascular damage accompanied by deterioration of intratumor microenvironment. Such indirect tumor cell death may play a crucial role in the control of human tumors with SBRT and SRS.
Author information
Song CW1, Lee YJ2, Griffin RJ3, Park I4, Koonce NA3, Hui S4, Kim MS2, Dusenbery KE4, Sperduto PW5, Cho LC4.
1Department of Therapeutic Radiology-Radiation Oncology, University of Minnesota Medical School, Minneapolis, Minnesota; Korea Institute of Radiological and Medical Sciences, Seoul, Korea. Electronic address: songx001@umn.edu.
2Korea Institute of Radiological and Medical Sciences, Seoul, Korea.
3Department of Radiation Oncology, University of Arkansas for Medical Sciences, Little Rock, Arkansas.
4Department of Therapeutic Radiology-Radiation Oncology, University of Minnesota Medical School, Minneapolis, Minnesota.
5Minneapolis Radiation Oncology and Gamma Knife Center, University of Minnesota, Minneapolis, Minnesota.
- 연구소개
- 방사선치료는 암치료를 하는데 있어 매우 중요한 역할을 한다. 지난 70-80년간 사용된 고정암의 방사선치료방법은 암을 매번1.0-2.0 Gy 의 소량의 방사선으로 몇십번의 조사를 되풀이하는 것 이어서1-2개월의 치료기간이 소요되었다. 이렇게 소량의 방사선조사를 되풀이하는 이유는 정상조직의 상해를 줄이고 또한 암의 방사선민감도를 증가시키기 위해서이다. 그러나 최근에 와서는 암의 조영기술 그리고 방사선조사기술의 눈부신 발전으로 인해 방사선을 암에 선택적으로 집중시킴으로써 정상조직의 상해를 극소화시키면서 암치료효과를 높이는SBRT 그리고 SRS 라는 치료방법이 생겼다. SBRT 는 폐암 그리고 간암 등 여러가지 고정암을 30-50 Gy 의 방사선을 1-5 회에 나누어 조사하는 것이고 SRS 는 뇌암을 15-25 Gy 의 방사선을 1-2 회에 나누어 조사하는 방법이다. 1-2개월에 걸쳐 몇십번의 방사선조사가 필요했던 예전의 분할치료법과 달리 1-5 회의 방사선조사가 필요한 SBRT 또는 SRS 는 암치료 효과가 현저히 높을 뿐만 아니라 환자에게는 매우 편리하고 또 치료비용을 감소시키는 획기적인 치료방법이다. 따라서 SBRT 나 SRS 로 치료받는 암환자의 수는 지난 5-10년동안 꾸준히 증가하였으며 앞으로도 더욱 증가할것이고 SBRT나 SRS 는 예전의 분할방사선치료법을 대치할것이라는 전망이다. 그러나 상기한 것처럼 적은 방사선량을 사용하는 SBRT 나 SRS 가 어찌하여 높은 치료효과가 있는지는 예전의 방사선 생물학의 이론으로는 설명이 안되었다. 본 논문의 실험결과는 SBRT 와SRS는 암을 일시에 8-10 Gy 이상의 방사선으로 조사함으로써 암세포의 사망을 일으킬 뿐 아니라 암 속의 혈관을 파괴하여 보다 많은 암세포의 사망을 유도한다는 것을 규명하였다. 즉 예전의 분할치료에서는 암세포만이 표적이였는데 SBRT나 SRS 의 표적은 암세포만이 아니라 암혈관 이고 암혈관의 파괴는 많은 암세포를 간접적으로 사망시킨다는 것이다. 이 연구결과는SBRT 그리고 SRS의 생물학적 기전을 규명했을 뿐 아니라 앞으로 SBRT 와 SRS 의 효능을 더 높이는 방법 개발에 기여할 것이다.
- 덧글달기
- 이전글 [Radiother Oncol] High ratio of programmed cell death protein 1 (PD-1)(+)/CD8(+) tumor-infiltrating lymphocytes identifies a poor prognostic subset of extrahepatic bile duct cancer undergoing surgery
- 다음글 A multicenter analysis of adjuvant therapy after surgery for stage IIIC endometrial adenocarcinoma: A Korean Radiation Oncology Group study (KROG 13-17).